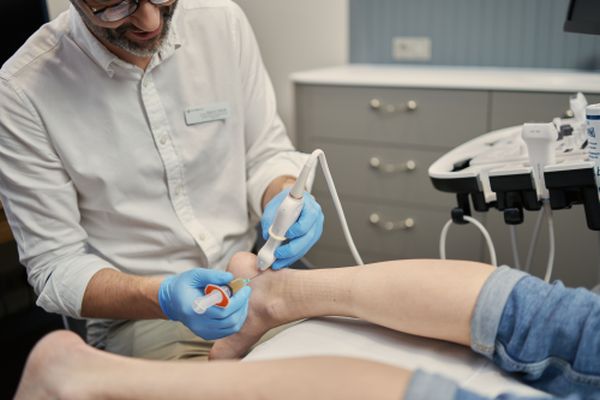
Iniekcja osoczem bogatopłytkowym (PRP)
Stawiamy na regenerację
Osocze bogatopłytkowe (PRP – Platelet Rich Plasma) to nowoczesna metoda terapeutyczna wykorzystująca naturalne zdolności regeneracyjne organizmu. Zabieg polega na pobraniu niewielkiej ilości krwi Pacjenta i jej specjalistycznym przetworzeniu w celu uzyskania osocza o zwiększonym stężeniu płytek krwi, a następnie precyzyjnym podaniu go w miejsce uszkodzenia tkanki. W Synovia wykorzystujemy jeden z najbardziej uznanych i klinicznie potwierdzonych systemów do przygotowania osocza bogatopłytkowego.
Płytki krwi zawierają liczne czynniki wzrostu i białka bioaktywne, które stymulują procesy naprawcze, przyspieszają gojenie i regenerację tkanek miękkich, ścięgien, więzadeł oraz chrząstki stawowej. PRP znajduje zastosowanie w leczeniu kontuzji sportowych, przewlekłych stanów zapalnych, uszkodzeń ścięgien oraz wczesnych zmian zwyrodnieniowych stawów.
Dlaczego warto wykonać zabieg iniekcji PRP pod kontrolą USG
Organizm ludzki ma naturalną zdolność do regeneracji tkanek. PRP wspiera te procesy poprzez koncentrację płytek bogatych w czynniki wzrostu i precyzyjne ich podanie w miejsce uszkodzenia. Wykorzystanie własnej krwi Pacjenta minimalizuje ryzyko reakcji alergicznych.
Dla wielu osób borykających się ze zmianami zwyrodnieniowymi we wczesnych stadiach lub uszkodzeniami ścięgien, terapia PRP może stanowić opcję leczenia pozwalającą odroczyć decyzję o ewentualnym zabiegu operacyjnym. Procedura charakteryzuje się niską inwazyjnością, co zazwyczaj przekłada się na krótki czas rekonwalescencji.
Wykonywanie zabiegu pod kontrolą ultrasonografu istotnie wpływa na skuteczność terapii. Badania naukowe potwierdzają, że dokładność iniekcji pod kontrolą obrazowania przekracza 95%, podczas gdy przy iniekcjach opartych o punkty anatomiczne wynosi 77-84%. Wizualizacja w czasie rzeczywistym pozwala na precyzyjne umieszczenie preparatu dokładnie w obszarze wymagającym wsparcia regeneracyjnego.

Dla kogo zabieg iniekcji PRP
Terapia osoczem bogatopłytkowym jest przeznaczona dla Pacjentów z różnorodnymi schorzeniami ortopedycznymi:
- Zmiany zwyrodnieniowe stawów – we wczesnych i średniozaawansowanych stadiach choroby zwyrodnieniowej kolana, biodra, barku czy innych stawów.
- Uszkodzenia ścięgien – łokieć tenisisty i golfisty, zapalenie ścięgna Achillesa, zespół rotatorów barku, zapalenie rozcięgna podeszwowego.
- Kontuzje więzadeł – częściowe naderwania więzadeł kolanowych czy skokowych.
- Urazy sportowe – naciągnięcia, stłuczenia lub naderwania mięśni, pęknięcia łąkotek.
- Przewlekłe stany zapalne – kaletki maziowej, torebki stawowej.
Zabieg nie jest zalecany osobom z aktywnymi infekcjami, zaburzeniami krzepnięcia krwi, chorobami nowotworowymi czy w ciąży. Ostateczną kwalifikację do terapii przeprowadza lekarz podczas konsultacji.
Jak przebiega wizyta
Konsultacja i badanie wstępne
Wizyta rozpoczyna się od szczegółowej rozmowy o historii dolegliwości i ogólnym stanie zdrowia. Następnie wykonujemy diagnostyczne badanie ultrasonograficzne, które pozwala precyzyjnie zlokalizować obszar patologii i ocenić jej charakter. Na tej podstawie decydujemy, czy terapia PRP jest odpowiednią opcją oraz gdzie dokładnie należy podać preparat. W przypadku, gdy Pacjent został zakwalifikowany do podania PRP podczas wcześniejszej wizyty diagnostycznej badanie wstępne jest pomijane.
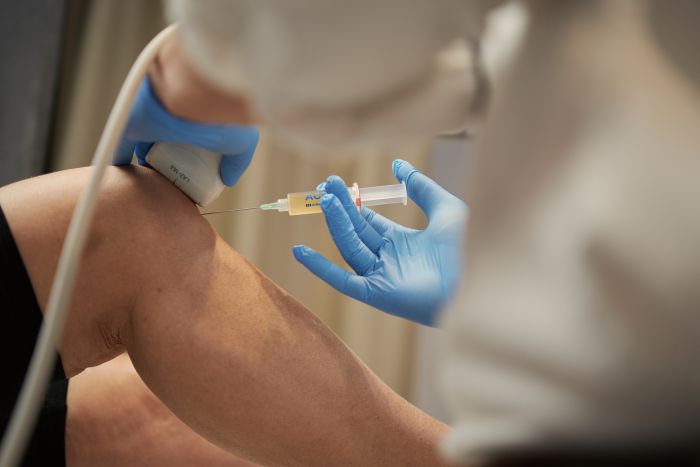
Przygotowanie osocza bogatopłytkowego
Z żyły na przedramieniu pobieramy około 15-20 ml krwi, używając jałowego zestawu. Proces pobrania krwi jest podobny do rutynowego badania laboratoryjnego. Próbkę krwi umieszczamy w specjalistycznej wirówce medycznej. Proces wirowania trwa 5-8 minut – w tym czasie następuje separacja składników krwi. Stosowany przez nas system pozwala uzyskać optymalne stężenie płytek, zwykle 3-5 razy wyższe niż w normalnej krwi.
Wykonanie iniekcji pod kontrolą ultrasonograficzną
Za pomocą ultrasonografu wizualizujemy obszar, do którego będziemy podawać osocze. Na ekranie widzimy uszkodzoną strukturę anatomiczną oraz wszystkie struktury, których należy unikać – naczynia krwionośne, nerwy. Następnie dezynfekujemy obszar iniekcji. Często znieczulenie miejscowe nie jest konieczne – igła jest bardzo cienka i dyskomfort minimalny. W przypadku bardziej wrażliwych okolic stosujemy znieczulenie, co czasem wiąże się z dodatkowym ukłuciem.
Wprowadzamy igłę, cały czas obserwując jej położenie na ekranie. Prowadzimy ją optymalną drogą dokładnie do miejsca patologii. Gdy koniec igły znajduje się w odpowiednim miejscu, powoli podajemy preparat PRP, obserwując jak rozprowadza się w tkankach.
Zalecenia pozabiegowe
Bezpośrednio po zabiegu Pacjent może wrócić do domu. Przez pierwsze 48-72 godziny zalecam ograniczenie aktywności fizycznej. Obszar po iniekcji może być bolesny/tkliwy – w przypadku dyskomfortu można stosować zimne okłady. Bardzo ważne jest unikanie niesteroidowych leków przeciwzapalnych przez co najmniej 2 tygodnie po zabiegu, gdyż mogą hamować procesy regeneracyjne. W przypadku bólu można zastosować paracetamol. Pacjent otrzymuje ulotkę informacyjną ze szczegółowymi zaleceniami pozabiegowymi.
Dlaczego Synovia
Kompetencje radiologa i kontrola ultrasonograficzna
W Synovia zabiegi PRP wykonuje lekarz radiolog pod kontrolą USG. Badania naukowe pokazują, że iniekcje pod kontrolą obrazowania charakteryzują się znacznie wyższą skutecznością niż iniekcje bez kontroli.
Sprawdzona technologia
Uznany system wirowania osocza – rozwiązanie od światowego lidera w produktach ortopedycznych, zaprojektowany z myślą o uzyskaniu optymalnej koncentracji płytek przy minimalizacji zawartości krwinek białych. Certyfikowane, jałowe, jednorazowe zestawy gwarantują najwyższy poziom bezpieczeństwa.
Nowoczesny sprzęt ultrasonograficzny
Dysponujemy aparaturą ultrasonograficzną najnowszej generacji o wysokiej rozdzielczości obrazu.
Indywidualne podejście i kompleksowa opieka
Każdy Pacjent jest traktowany indywidualnie. Plan leczenia jest zawsze dostosowany do stopnia zaawansowania zmian, aktywności Pacjenta i jego potrzeb. Opieka nie kończy się w momencie wykonania zabiegu – monitorujemy postępy regeneracji podczas kolejnych wizyt.
Powyższe informacje mają charakter edukacyjny i nie stanowią porady medycznej. Decyzję o wyborze metody leczenia należy podejmować w porozumieniu z lekarzem po przeprowadzeniu indywidualnej konsultacji medycznej.
